糖尿病患者血液血糖浓度高于正常人,而长期的高血糖(高血糖症)会损伤人体多种组织,进而引发致残甚至危及生命的并发症。糖尿病性视网膜病变(Diabetic Retinopathy,DR)是糖尿病最具危害性的慢性并发症之一,特指由糖尿病引发的视网膜微血管损害所导致的一系列眼底病变,也是全球范围内成人失明的首要原因。我国糖尿病患者总数已超1.4亿,约每4名患者中就有1人罹患DR,其不仅严重威胁患者生活质量,更给社会带来沉重经济负担。作为可防可治的致盲性眼病,早期认知与科学干预是保护视力的关键。
一、疾病核心:视网膜微血管的“高糖损伤”
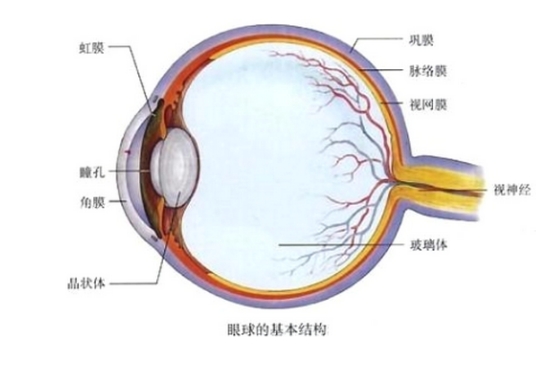
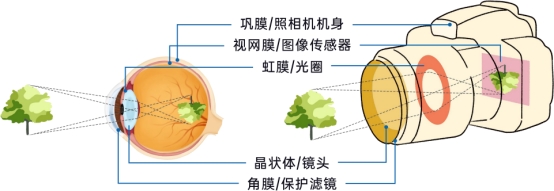
视网膜是眼球内壁负责感光成像的关键组织,布满了纤细的微血管网络,如同相机的“底片”;黄斑区位于视网膜中心,富含高密度视锥细胞,负责70%的视力、色觉及精细视觉,相当于“底片中心”。将眼睛比作照相机,晶状体相当于镜头、瞳孔相当于光圈,视网膜与黄斑区共同构成成像的核心部件,而DR主要损害这两个关键部位。
糖尿病患者长期处于高血糖状态时,这些脆弱的微血管会发生结构性损伤——血管壁增厚、通透性增加、周细胞凋亡,进而导致血管变形、渗漏甚至闭塞,引发视网膜缺血缺氧,最终形成出血、渗出、棉绒斑、新生血管等一系列病理改变。
值得注意的是,DR的发生与糖尿病类型无关,无论是否使用胰岛素治疗,都可能患病。疾病进展中还可能引发玻璃体出血、视网膜脱离、新生血管性青光眼等严重并发症,最终导致不可逆失明。
二、致病因素:不止高血糖,这些因素同样关键
1. 核心病因:持续高血糖是根本
长期血糖控制不佳是DR发生的首要危险因素。高血糖会激活体内多元醇通路,导致山梨醇在视网膜细胞内蓄积引发水肿;同时增强非酶糖化反应,破坏血管壁蛋白质结构,最终导致微血管通透性增加、血流动力学异常。其中,糖化血红蛋白水平越高、波动越大,视网膜病变风险越高。
2. 重要诱因:血压与血脂异常
• 高血压:会进一步升高视网膜血管内压力,加速血管硬化狭窄,破坏血管自身调节机制,使DR进展速度显著加快。
• 高血脂:导致血液黏稠度增加,脂质沉积于血管壁促进动脉粥样硬化,影响视网膜血液灌注,加重病变严重程度。
3. 其他影响因素
年龄越大,视网膜血管代偿能力越弱,患病风险越高;女性妊娠期因代谢状态变化、血糖波动,可能诱发或加重DR;吸烟、缺乏运动等不良生活方式会通过收缩血管、影响代谢控制,加速病变进展;合并糖尿病肾病等慢性疾病者,因全身微血管病变加重,DR风险也会升高。
三、临床表现:视力下降前,这些信号需警惕
DR病程隐匿,早期可能无明显症状,容易被忽视。随着病变进展,逐渐出现以下特征性表现:
• 早期信号:飞蚊症(眼前有黑影飘动)、视物模糊、视力轻度下降,多与视网膜微血管瘤、少量出血相关;
• 进展期表现:视物变形、视野缺损,因黄斑水肿、视网膜出血范围扩大导致;若累及黄斑区,视力会显著下降;
• 晚期表现:突发视力骤降、眼前黑影遮挡,多由玻璃体积血、视网膜脱离引起,是失明的紧急预警;部分患者会突发视力下降、眼部胀痛难忍,多是因新生血管性青光眼引起眼压升高导致。
眼底检查可见微动脉瘤、出血斑点、硬性渗出、棉绒斑、静脉串珠状改变等典型体征。荧光素眼底血管造影可清晰显示眼底血管病变程度,为诊断提供重要依据。
四、临床分型:国际标准分期,指导治疗方案
依据《我国糖尿病视网膜病变临床诊疗指南(2022年)》,以是否出现视网膜新生血管为核心标志,DR分为非增殖性(NPDR)和增殖性(PDR)两大类,共6期:
非增殖性糖尿病性视网膜病变(单纯型/背景型)(NPDR)
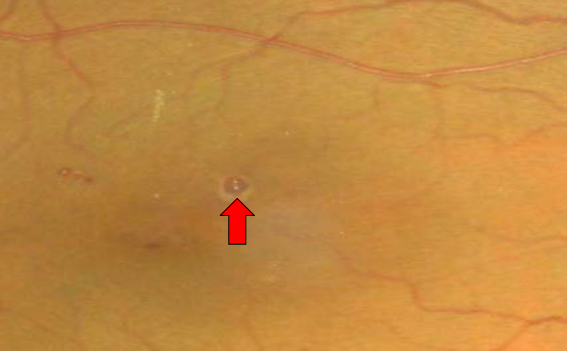
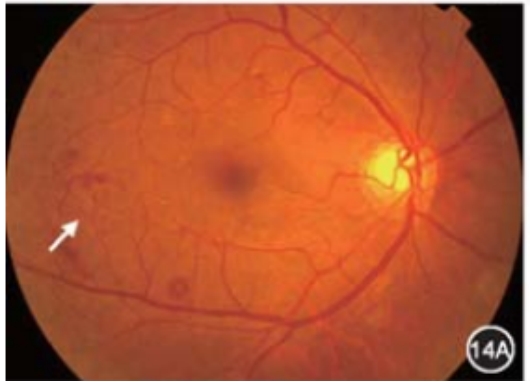
• I期(轻度):仅有毛细血管瘤样膨出改变,表现为边界清楚的红色斑点,大小一般不超过视盘边缘静脉血管直径,与组织缺血有关,是毛细血管以及毛细血管小静脉圆形膨隆状扩大,为DR的特征性改变,也是眼底镜下可见最早体征,可见于眼底任何部位。
• II期(中度):介于轻度与重度之间,合并视网膜出血、硬性渗出和(或)棉绒斑。其中硬性渗出为白色或黄白色沉着物,边界清楚且可融合成片,为血管通透性异常所致,是当前或既往发生黄斑水肿的表现;棉绒斑(软性渗出)为圆形或卵圆形白色、淡黄白色或灰白色病灶,边界不清、呈羽毛样;

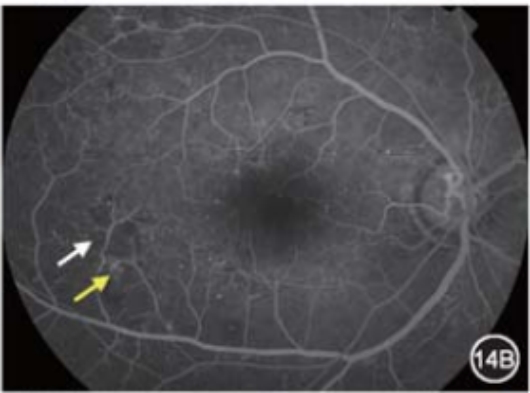
• III期(重度):每一象限视网膜内出血≥20个,或至少2个象限静脉串珠样改变,或至少1个象限存在视网膜内微血管异常(IRMA),无新生血管形成。静脉串珠样改变表现为局限性血管壁扩张,有时聚集成串珠样形态。IRMA是增生前期改变,发生在无灌注区旁,为毛细血管床或吻合支的扩张部分,也可以是新发生的血管芽,眼底镜下呈树墩状或末端尖形扩张,在荧光素眼底血管造影下容易识别。
静脉串珠:
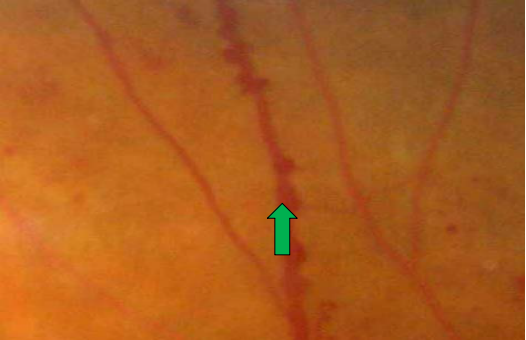
视网膜内微血管异常
增殖性糖尿病性视网膜病变(PDR)
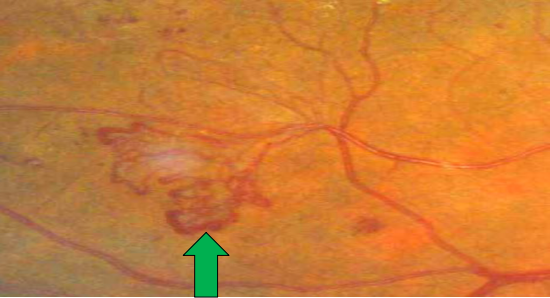
• IV期(增生早期):以新生血管为主要改变,与视网膜毛细血管闭塞引起的缺血密切相关。由于新生血管本身的特性易引起眼底反复的出血和渗出,当出现视网膜新生血管或视盘新生血管,且视盘新生血管>1/4~1/3视盘面积、或视网膜新生血管>1/2视盘面积、或伴视网膜前积血/玻璃体积血时,称为“高危PDR”;
• V期(纤维增生期):新生血管内皮细胞持续侵入玻璃体腔,纤维组织被牵拉向前与玻璃体纤维混杂,形成纤维血管膜(增殖膜),可伴视网膜前出血或玻璃体积血。
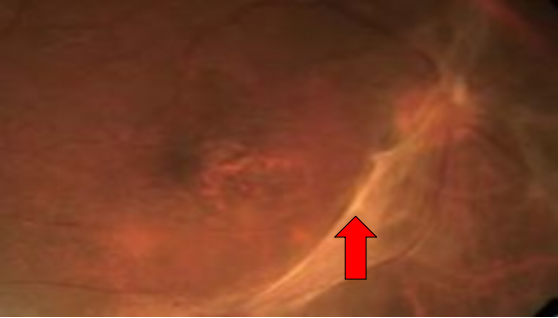
• VI期(增生晚期):纤维增殖膜牵引视网膜脱离,常合并纤维血管膜、积血等,患者常出现闪光感、飞蚊症、视野缺损与中心视力下降等症状,应及时诊治。

此外,糖尿病黄斑水肿(DME)是影响视力的重要并发症,可分为无明显DME、轻度DME、中度DME、重度DME四级。
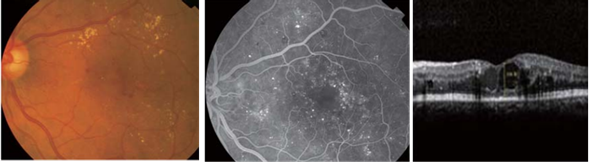
(糖尿病黄斑水肿眼底彩照、眼底造影及黄斑OCT图像)
中医则根据证候将DR分为气阴两虚证、肝肾两虚证、阴阳两虚证三类,分别对应不同的全身症状与眼底病变程度,为中西医结合治疗提供依据。
五、治疗方案:全身管理+局部治疗,全程个体化
DR治疗的核心原则是"控全身、治局部",需内分泌科与眼科协同,根据病变分期制定个体化方案。治疗目标是延缓病变进展、保护视功能、减少失明风险。
1. 全身综合管理(基础治疗)
• 血糖控制:严格控制空腹血糖、餐后血糖及糖化血红蛋白,是延缓DR发生发展的根本。需遵循内分泌科医生建议,通过饮食调理、规律运动、药物干预等方式维持血糖稳定。
• 血压与血脂调控:积极控制高血压、高血脂,减少血管进一步损伤。
• 生活方式干预:戒烟限酒、规律运动、低盐低脂饮食,多摄入富含膳食纤维的食物,避免高糖油腻饮食。
• 定期筛查:1型糖尿病患者(12岁前发病者自12岁起,12岁后发病者起病5年内)需每年筛查眼底;2型糖尿病患者应在确诊时立即进行筛查,一般每年1-2次,随访的频率也应该随着糖网病程进展而增加;糖尿病合并妊娠患者需妊娠或第一次产检时筛查、妊娠后每3个月时筛查、产后1年时筛查。高危人群需缩短筛查间隔。
2. 眼部局部治疗
(1)药物治疗:
◦ 抗血管内皮生长因子(VEGF)药物:通过玻璃体腔内注射,抑制新生血管生成、减轻视网膜水肿,适用于合并DME的NPDR患者及早期PDR患者,常与激光治疗联合使用。
◦ 中成药:通过活血通络、改善微循环,适用于非增殖期DR,可与西医治疗协同增效。药理研究显示,丹参、三七等成分能扩张血管、降低血黏度、清除自由基,有助于修复眼底微循环障碍。
(2)眼底激光治疗:
是降低重度NPDR和PDR患者视力损伤的关键治疗手段。通过全视网膜激光光凝,减少视网膜耗氧量、抑制新生血管生长;针对黄斑水肿,可采用局部激光光凝减轻水肿。
(3)手术治疗:
玻璃体切割术:适用于不吸收的玻璃体积血、牵拉性视网膜脱离、纤维增生膜形成等情况。手术可清除混浊玻璃体、积血及纤维膜,复位脱离的视网膜。
其他手术:如合并白内障时,可联合白内障超声乳化联合人工晶体植入术。
临床案例显示,中西医结合治疗(如抗VEGF治疗+激光治疗+中成药)能有效减少眼底出血、渗出,稳定患者视力,效果优于单一治疗方案。
六、预后与预防:早筛查是关键,规范治疗可获益
DR预后与病变严重程度、血糖控制水平及治疗及时性密切相关。若能在非增殖期早期确诊并规范治疗,多数患者可长期维持有用视功能;若延误至增殖期,尤其是出现视网膜脱离等并发症后,视力恢复难度显著增加。
预防的核心在于“早筛查、严控制”:糖尿病患者无论是否出现视力异常,都应坚持定期眼底筛查;同时严格管控血糖、血压、血脂,养成健康生活方式。一旦出现飞蚊症、视物模糊等症状,需立即就医,避免错失最佳治疗时机。
眼科 张钟月
友情链接:
医院地址: 四川省广元市利州区苴国路中段
急救电话: 0839-3333333 0839-3302410
咨询电话: 0839-3300000 0839-3303712(门诊时间:8:00-16:30) 13881210072(夜间及节假日)
投诉电话: 0839-3314229(8:00-17:30) 13881210072(夜间及节假日)
市卫健委纪检组举报电话:0839-3223557
版权©2026 广元市第一人民医院
网站访问量: 18631321 次
 官方微信 |